作为第一道免疫防线的皮肤,有着驻扎的守军——TRM细胞。但是精神压力、身体状况欠佳等情况下,皮肤免疫力也随之波动。西湖大学张兵/周挺团队最新发表在《Cell》的文章揭示了这一机理。
3个核心角色:皮肤里的“防御天团”
需先明确皮肤防御系统的三个关键组成部分,三者分工协同,共同维持皮肤免疫功能稳定:
主角1:免疫“哨兵”——组织驻留记忆T细胞(TRM细胞)
TRM细胞是皮肤内的常驻免疫细胞,主要负责免疫监视,可及时识别病菌入侵、细胞癌变等异常情况并启动清除机制,是皮肤免疫力的核心载体,其数量与活性直接决定皮肤免疫监视的灵敏度。
TRM细胞类似皮肤内的“常驻安保力量”,相较于循环免疫细胞,其反应速度更快,可快速应对局部异常。
主角2:信号“中转站”——皮肤上皮细胞
皮肤上皮细胞构成皮肤表层物理屏障,可阻挡外界病菌、灰尘入侵;同时承担信号传递功能,负责衔接神经与免疫细胞的信号沟通,是两者实现调控作用的关键媒介。
主角3:指挥者——交感神经
交感神经属于人体自主神经系统,无需主动控制即可自主运行,紧张、压力等状态会使其激活,放松状态下则处于平缓状态。
该研究发现,交感神经可延伸至皮肤内部,形成广泛的神经网络,通过信号传递调控TRM细胞的功能。
神经系统如何指挥免疫’哨兵“?
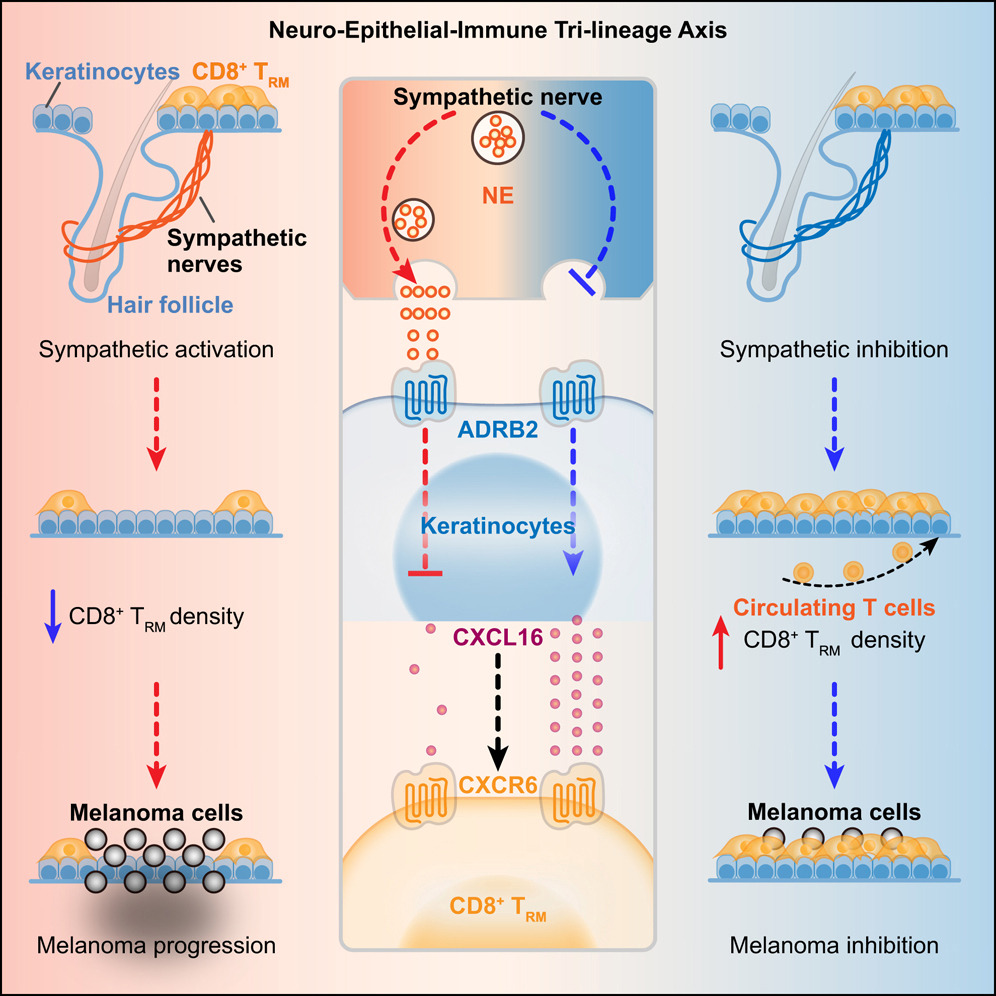
研究团队通过小鼠实验,明确了交感神经调控TRM细胞的完整间接路径——“神经→上皮细胞→TRM细胞”,该调控过程可逆、可调节,是皮肤免疫功能动态调整的核心机制。
第一步:交感神经发出信号
交感神经末梢与皮肤上皮细胞紧密结合,释放去甲肾上腺素(NE)作为信号分子,该信号强度随身体状态变化:放松状态下信号减弱,紧张、压力状态下信号增强。
第二步:上皮细胞翻译信号
皮肤上皮细胞表面存在专门接收去甲肾上腺素的β2受体(ADRB2),这是调控路径的核心节点。
研究证实,β2受体仅存在于上皮细胞表面,TRM细胞及其他细胞几乎不表达,说明神经信号需经上皮细胞接收后,才能转化为免疫细胞可识别的信号。
敲除上皮细胞的β2受体后,交感神经信号无法向下传递,其对TRM细胞数量的调控作用也会完全消失。
第三步:TRM细胞“响应”信号,调整数量
上皮细胞接收并转化神经信号后,通过CXCL16趋化因子调控TRM细胞数量,具体机制如下:
- 交感神经信号减弱(身体放松):上皮细胞分泌CXCL16增多,招募血液中循环T细胞进入皮肤并转化为TRM细胞,TRM细胞数量增加,皮肤免疫监视能力增强;
- 交感神经信号增强(精神紧张、压力大):上皮细胞分泌CXCL16减少,循环T细胞招募及转化受阻,TRM细胞数量下降,皮肤免疫监视能力减弱。
该调控过程具有可逆性,神经信号恢复正常后,TRM细胞数量也会回归基线水平,实现皮肤免疫功能的动态平衡。
调控机制的意义
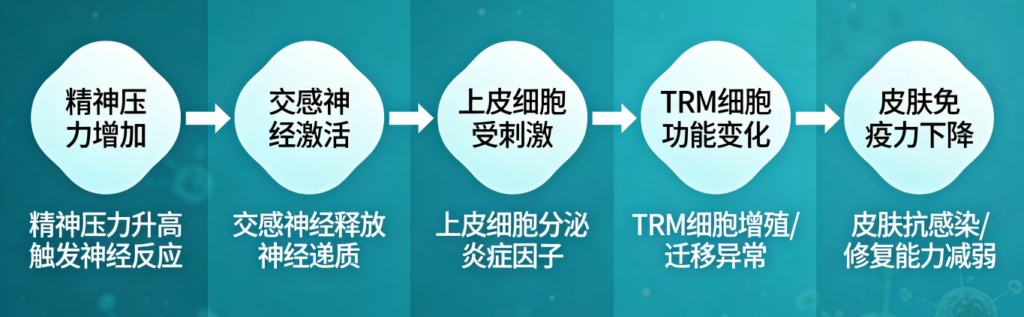
研究提示精神压力可能通过同一通路反向抑制某些组织内的免疫监视。当交感神经兴奋时,上皮趋化因子下调,T细胞招募受阻,TRM减少;在小鼠压力模型中,TRM下降伴随肿瘤进展加快,而阻断交感信号可部分挽回TRM并恢复免疫防线,揭示了精神压力如何从细胞和分子层面上对免疫系统产生影响。
此外,研究团队在鼻黏膜、气道上皮中也发现了相同的调控机制,提示“神经→上皮细胞→免疫细胞”调控轴,可能广泛存在于全身屏障组织中。
该研究的核心医学价值,在于为皮肤相关疾病的治疗提供了全新调控靶点,基于“神经-上皮-免疫”通路,可开发针对性治疗策略:
肿瘤治疗:为皮肤癌提供新靶点
皮肤癌(如黑色素瘤)的核心治疗难点之一,是肿瘤细胞可逃脱免疫监视实现增殖。
在皮肤黑色素瘤早期模型中,抑制交感神经信号可提高肿瘤微环境中的TRM水平,改善肿瘤控制与长期无瘤生存,提示靶向“神经-上皮”轴可能成为增强局部免疫监视的潜在策略。
基于本研究机制,可通过抑制交感神经信号,促进上皮细胞分泌CXCL16,增加皮肤TRM细胞数量,强化局部免疫监视,提升癌细胞识别与清除效率。未来有望研发针对上皮细胞β2受体或CXCL16因子的靶向药物,通过局部调控实现抗肿瘤免疫增强,降低全身用药的副作用。
自身免疫性皮肤病:提供全新干预方向
银屑病、湿疹等自身免疫性皮肤病,其核心病理特征为皮肤免疫过度活跃,TRM细胞异常扩增并攻击自身皮肤细胞。
该研究提示,可通过增强交感神经信号,减少CXCL16分泌,抑制TRM细胞异常扩增,缓解皮肤炎症,为这类难治性皮肤病提供新的干预思路,减少激素等药物的过度使用。
原文:https://doi.org/10.1016/j.cell.2026.01.015
哈基米德:原来压力对皮肤也有害。我压力更大了……